Վերջին մի քանի տասնամյակների ընթացքում պրոքսիմալ բազկային կոտրվածքների (ԲԲԿ) դեպքերի թիվն աճել է ավելի քան 28%-ով, իսկ վիրաբուժական միջամտությունների թիվը՝ ավելի քան 10%-ով 65 տարեկան և բարձր հիվանդների մոտ: Ակնհայտ է, որ ոսկրային խտության նվազումը և ընկնելու թվի աճը հիմնական ռիսկի գործոններ են տարեցների թվի աճի շրջանում: Չնայած տեղաշարժված կամ անկայուն ԲԲԿ-ները կառավարելու համար հասանելի են տարբեր վիրաբուժական բուժումներ, տարեցների համար լավագույն վիրաբուժական մոտեցման վերաբերյալ կոնսենսուս չկա: Անկյունային կայունացման թիթեղների մշակումը ԲԲԿ-ների վիրաբուժական բուժման համար բուժման տարբերակ է ապահովել, սակայն պետք է հաշվի առնել մինչև 40% բարձր բարդությունների մակարդակը: Առավել հաճախ հայտնաբերվող բարդություններն են ադուկցիոն փլուզումը՝ պտուտակային տեղաշարժով, և բազկային գլխիկի ավասկուլյար նեկրոզը (ԱՎՆ):
Կոտրվածքի անատոմիական վերականգնումը, բազկային մոմենտի վերականգնումը և պտուտակի ճշգրիտ ենթամաշկային ֆիքսացիան կարող են նվազեցնել նման բարդությունները: Պտուտակային ֆիքսացիան հաճախ դժվար է իրականացնել օստեոպորոզի պատճառով բազկային ոսկրի պրոքսիմալ ոսկրային որակի խաթարման պատճառով: Այս խնդիրը լուծելու համար ոսկր-պտուտակ միջերեսի ամրացումը ցածր ոսկրային որակի պայմաններում՝ պտուտակի ծայրի շուրջ պոլիմեթիլմետակրիլատ (PMMA) ոսկրային ցեմենտ կիրառելով, իմպլանտի ֆիքսացիայի ամրությունը բարելավելու նոր մոտեցում է:
Ներկայիս ուսումնասիրության նպատակն էր գնահատել և վերլուծել 60 տարեկանից բարձր հիվանդների մոտ անկյունային կայունացման թիթեղներով և լրացուցիչ պտուտակային ծայրակալի մեծացմամբ բուժված PHF-ների ռենտգենագրական արդյունքները։
Ⅰ.Նյութ և մեթոդ
Ընդհանուր առմամբ 49 հիվանդի մոտ իրականացվել է անկյունային կայունացված ծածկույթ և պտուտակներով լրացուցիչ ցեմենտային ամրացում PHF-ների համար, և 24 հիվանդ ընդգրկվել է ուսումնասիրության մեջ՝ հիմնվելով ընդգրկման և բացառման չափանիշների վրա։
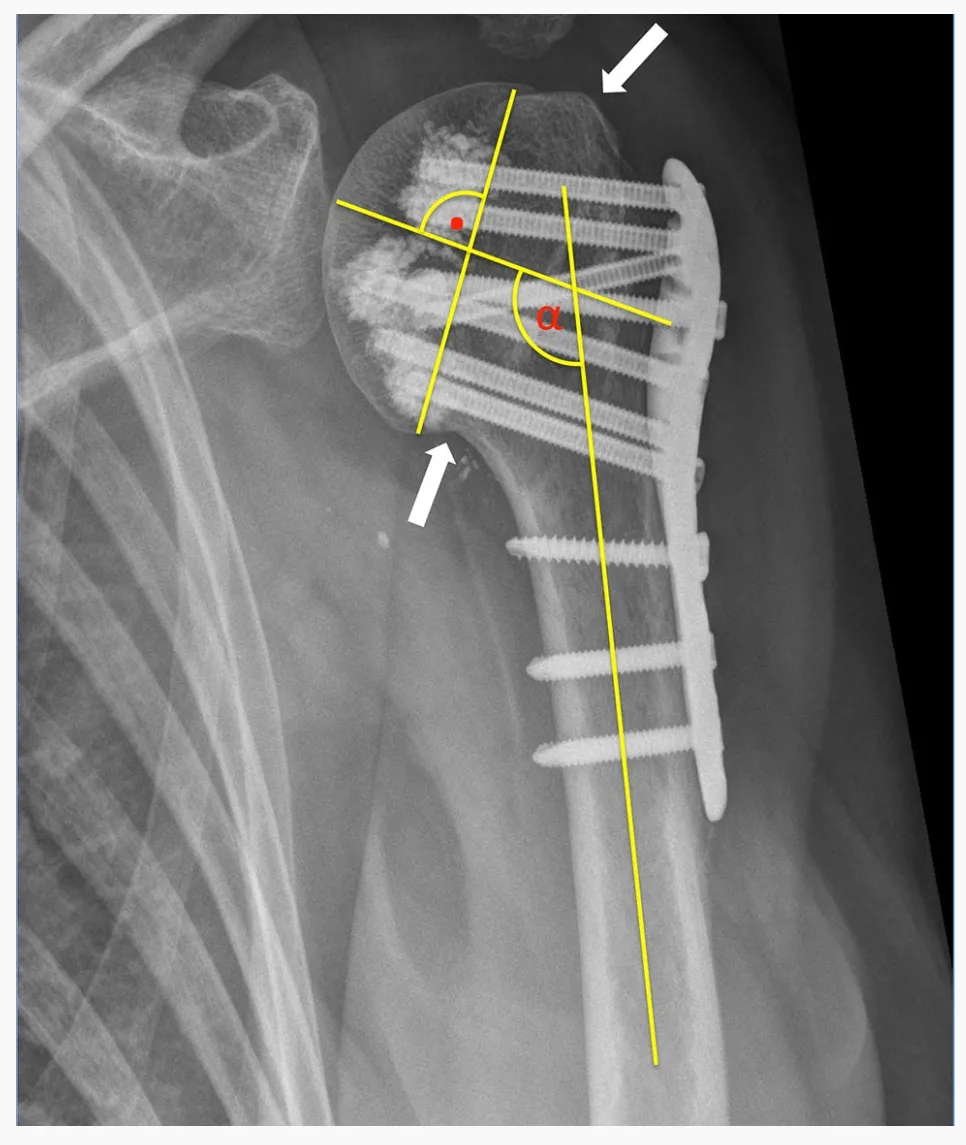
Բոլոր 24 PHF-ները դասակարգվել են Սուկթանկարի և Հերտելի կողմից ներդրված HGLS դասակարգման համակարգի միջոցով՝ օգտագործելով նախավիրահատական համակարգչային տոմոգրաֆիա։ Գնահատվել են ինչպես նախավիրահատական, այնպես էլ հետվիրահատական պարզ ռենտգենագրությունները։ Կոտրվածքի բավարար անատոմիական փոքրացումը համարվել է ձեռք բերված, երբ բազկային ոսկրի գլխիկի պալարաձևությունը կրկին փոքրացվել է և ցույց է տվել 5 մմ-ից պակաս բացվածք կամ տեղաշարժ։ Ադուկցիոն դեֆորմացիան սահմանվել է որպես բազկային ոսկրի գլխիկի թեքություն բազկային ոսկրի ցողունի նկատմամբ 125°-ից պակաս, իսկ վալգուսային դեֆորմացիան՝ ավելի քան 145°։
Առաջնային պտուտակային ներթափանցումը սահմանվել է որպես պտուտակի ծայրի թափանցում բազկային ոսկրի գլխիկի մեդուլյար կեղևի սահմանից: Երկրորդային կոտրվածքի տեղաշարժը սահմանվել է որպես կրճատված պալարաձևության ավելի քան 5 մմ տեղաշարժ և/կամ գլխի բեկորի թեքության անկյան ավելի քան 15° փոփոխություն հետագա ռենտգենագրության վրա՝ համեմատած վիրահատական ռենտգենագրության հետ:
Բոլոր վիրահատությունները կատարվել են դելտոկրային մեծ մկանի մեթոդով: Կոտրվածքի վերականգնումը և թիթեղի տեղադրումը կատարվել են ստանդարտ եղանակով: Պտուտակային ցեմենտով մեծացման տեխնիկան օգտագործել է 0.5 մլ ցեմենտ՝ պտուտակային ծայրի մեծացման համար:
Վիրահատությունից հետո 3 շաբաթ շարունակ ուսի համար նախատեսված ձեռքի ամրակի մեջ իրականացվել է անշարժացում: Վիրահատությունից 2 օր անց սկսվել են վաղ պասիվ և օժանդակ ակտիվ շարժումներ՝ ցավի մոդուլյացիայով՝ շարժման լրիվ դիապազոնին (ՇԴ) հասնելու համար:
Ⅱ.Հետևանք։
Արդյունքներ՝ ընդգրկվել է քսանչորս հիվանդ, որոնց միջին տարիքը կազմել է 77.5 տարի (տատանվում է 62-96 տարեկան): Քսանմեկը կին էին, երեքը՝ տղամարդ: Հինգ երկմասանի կոտրվածքներ, 12 եռմասանի կոտրվածքներ և յոթ քառմասանի կոտրվածքներ վիրաբուժական եղանակով բուժվել են անկյունային կայունացման թիթեղների և լրացուցիչ պտուտակային ցեմենտե հավելումների միջոցով: 24 կոտրվածքներից երեքը բազկոսկրի գլխի կոտրվածքներ էին: 24 հիվանդներից 12-ի մոտ իրականացվել է անատոմիական վերականգնում. միջային կեղևի լրիվ վերականգնում է իրականացվել 24 հիվանդներից 15-ի մոտ (62.5%): Վիրահատությունից 3 ամիս անց 21 հիվանդներից 20-ը (95.2%) հասել են կոտրվածքի միացման, բացառությամբ 3 հիվանդի, որոնք կարիք ունեին վաղ վերանայման վիրահատության:
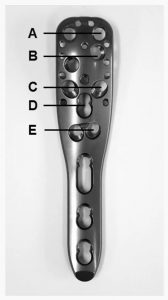


Վիրահատությունից 7 շաբաթ անց մեկ հիվանդի մոտ զարգացել է վաղ երկրորդային տեղաշարժ (բազկային ոսկրի գլխի բեկորի հետին պտույտ): Վիրահատությունից 3 ամիս անց իրականացվել է ուսի լրիվ հակադարձ էնդոպրոթեզավորում: Հետվիրահատական ռենտգենագրական հետազոտության ընթացքում 3 հիվանդների մոտ (որոնցից 2-ը ունեցել են բազկային ոսկրի գլխի կոտրվածքներ) նկատվել է պտուտակի առաջնային ներթափանցում` պայմանավորված ներհոդային ցեմենտի փոքր արտահոսքով (առանց հոդի մեծ էրոզիայի): 2 հիվանդների մոտ պտուտակի ներթափանցում հայտնաբերվել է անկյան կայունացման թիթեղի C շերտում, իսկ մեկ ուրիշի մոտ` E շերտում (Նկար 3): Այս 3 հիվանդներից 2-ի մոտ հետագայում զարգացել է անոթային նեկրոզ (ԱՎՆ): Հիվանդները ենթարկվել են վերանայման վիրահատության` ԱՎՆ-ի զարգացման պատճառով (աղյուսակներ 1, 2):
ⅢՔննարկում։
Բացի ավասկուլյար նեկրոզի (ԱՎՆ) զարգացումից, պրոքսիմալ բազկային կոտրվածքների (ԲԲԿ) ամենատարածված բարդությունը բազկային գլխիկի բեկորի պտուտակային տեղաշարժն է, որին հաջորդում է ադդուկցիոն փլուզումը: Այս ուսումնասիրությունը ցույց է տվել, որ ցեմենտ-պտուտակային մեծացումը 3 ամսվա ընթացքում հանգեցրել է 95.2% միացման մակարդակի, 4.2% երկրորդային տեղաշարժի մակարդակի, 16.7% ԱՎՆ-ի մակարդակի և 16.7% ընդհանուր վերանայման մակարդակի: Պտուտակների ցեմենտային մեծացումը հանգեցրել է 4.2% երկրորդային տեղաշարժի մակարդակի՝ առանց որևէ ադդուկցիոն փլուզման, ինչը ավելի ցածր ցուցանիշ է, քան ավանդական անկյունային թիթեղային ամրացման դեպքում մոտավորապես 13.7-16%-ը: Մենք խստորեն խորհուրդ ենք տալիս ջանքեր գործադրել ԲԲԿ-ների անկյունային թիթեղային ամրացման դեպքում, մասնավորապես բազկային կեղևի միջային մասի, բավարար անատոմիական կրճատման հասնելու համար: Նույնիսկ եթե կիրառվում է լրացուցիչ պտուտակային ծայրի մեծացում, պետք է հաշվի առնել հայտնի հնարավոր ձախողման չափանիշները:
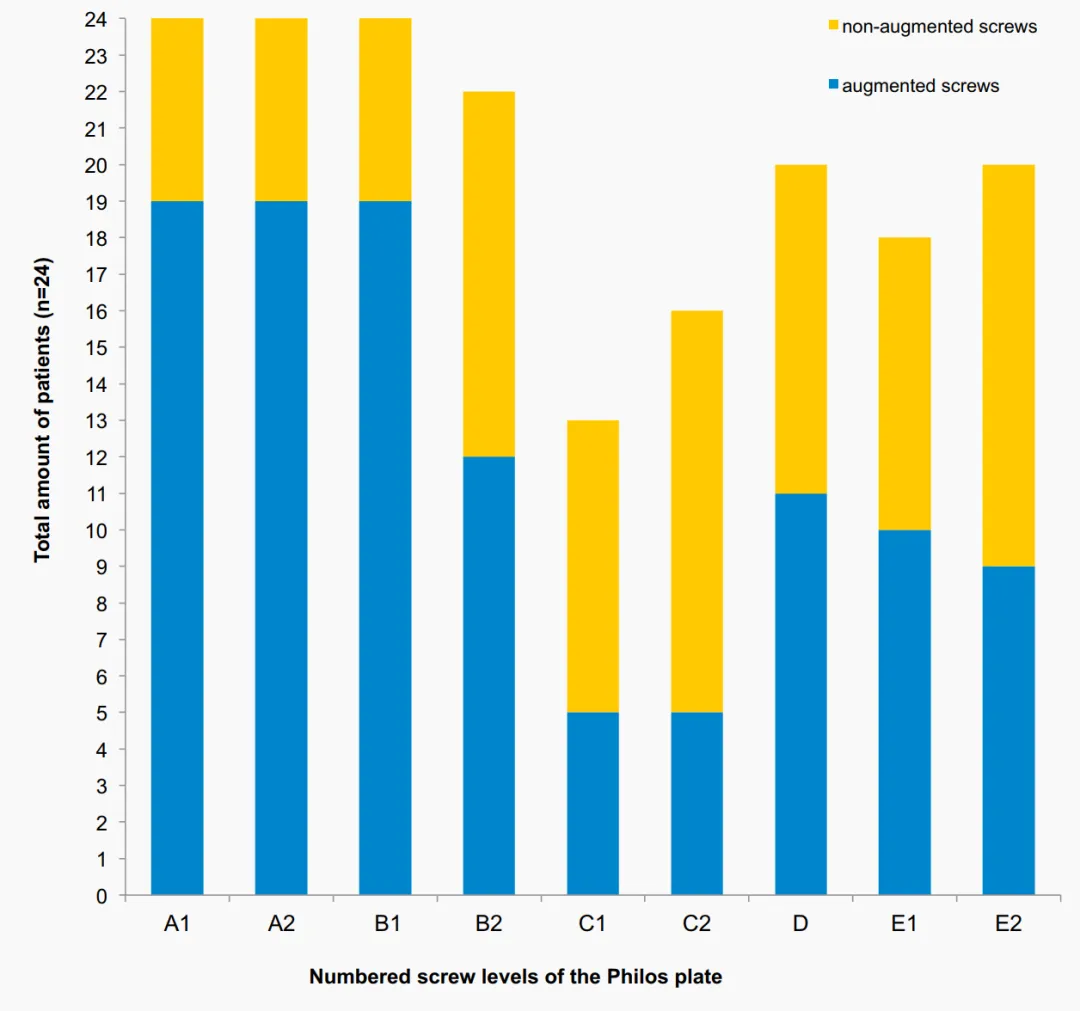
Այս ուսումնասիրության մեջ պտուտակային ծայրի մեծացման միջոցով կատարված ընդհանուր վերանայման 16.7% մակարդակը գտնվում է PHF-ների ավանդական անկյունային կայունացման թիթեղների նախկինում հրապարակված վերանայման մակարդակների ցածր սահմաններում, որոնք ցույց են տվել, որ տարեց բնակչության վերանայման մակարդակները տատանվում են 13%-ից մինչև 28%: Սպասելու կարիք չկա: Հենգի և այլոց կողմից անցկացված հեռանկարային, պատահականացված, վերահսկվող բազմակենտրոն ուսումնասիրությունը չի ցույց տվել ցեմենտային պտուտակային մեծացման օգուտը: 1 տարվա հետազոտությունն ավարտած 65 հիվանդների շրջանում մեխանիկական ձախողում է տեղի ունեցել 9 հիվանդի և մեծացման խմբում 3-ի մոտ: AVN-ը դիտվել է 2 հիվանդի (10.3%) և 2 հիվանդի (5.6%) մոտ՝ ոչ ուժեղացված խմբում: Ընդհանուր առմամբ, երկու խմբերի միջև անբարենպաստ իրադարձությունների առաջացման և կլինիկական արդյունքների առումով նշանակալի տարբերություններ չեն եղել: Չնայած այս ուսումնասիրությունները կենտրոնացած էին կլինիկական և ռադիոլոգիական արդյունքների վրա, դրանք այնքան մանրամասն չեն գնահատել ռենտգենագրությունները, որքան այս ուսումնասիրությունը: Ընդհանուր առմամբ, ռենտգենաբանորեն հայտնաբերված բարդությունները նման էին այս ուսումնասիրության մեջ հայտնաբերվածներին: Այս ուսումնասիրություններից ոչ մեկը չի հաղորդել ներհոդային ցեմենտի արտահոսք, բացառությամբ Հենգի և այլոց ուսումնասիրության, որը դիտարկել է այս անբարենպաստ իրադարձությունը մեկ հիվանդի մոտ: Այս ուսումնասիրության մեջ պտուտակի առաջնային ներթափանցումը դիտվել է երկու անգամ C մակարդակում և մեկ անգամ E մակարդակում, որին հաջորդել է ներհոդային ցեմենտի արտահոսքը՝ առանց որևէ կլինիկական նշանակության: Կոնտրաստային նյութը ներարկվել է ֆլուորոսկոպիկ հսկողության ներքո՝ նախքան յուրաքանչյուր պտուտակի վրա ցեմենտի ավելացումը կիրառելը: Այնուամենայնիվ, պետք է կատարել տարբեր ռենտգենագրական պատկերներ տարբեր ձեռքերի դիրքերում և ավելի ուշադիր գնահատել՝ ցեմենտի կիրառումից առաջ պտուտակի առաջնային ներթափանցումը բացառելու համար: Ավելին, պետք է խուսափել պտուտակների ցեմենտային ամրացումից C մակարդակում (պտուտակային տարամիտ կոնֆիգուրացիա)՝ հիմնական պտուտակի ներթափանցման և հետագա ցեմենտի արտահոսքի ավելի բարձր ռիսկի պատճառով: Ցեմենտային պտուտակի ծայրի ավելացումը խորհուրդ չի տրվում բազկային ոսկորի գլխիկի կոտրվածքներ ունեցող հիվանդներին՝ այս կոտրվածքի դեպքում դիտվող ներհոդային արտահոսքի բարձր հավանականության պատճառով (դիտարկվել է 2 հիվանդների մոտ):
VI. Եզրակացություն։
ՊՄՄԱ ցեմենտով անկյունային կայունացված թիթեղներով բազկային հոդերի (ԲՀՀ) բուժման ժամանակ ցեմենտային պտուտակային ծայրի մեծացումը հուսալի վիրաբուժական տեխնիկա է, որը բարելավում է իմպլանտի ամրացումը ոսկորին, ինչը հանգեցնում է օստեոպորոտիկ հիվանդների մոտ երկրորդային տեղաշարժի ցածր՝ 4.2% մակարդակի: Համեմատած առկա գրականության հետ, ավասկուլյար նեկրոզի (ԱՎՆ) աճող հաճախականություն է նկատվել հիմնականում ծանր կոտրվածքների դեպքում, և դա պետք է հաշվի առնել: Ցեմենտի կիրառումից առաջ անհրաժեշտ է ուշադիր բացառել ներհոդային ցեմենտի ցանկացած արտահոսք՝ կոնտրաստային նյութի ներարկման միջոցով: Քանի որ բազկային ոսկրի գլխի կոտրվածքների դեպքում ներհոդային ցեմենտի արտահոսքի բարձր ռիսկ կա, մենք չենք խորհուրդ տալիս այս կոտրվածքի դեպքում ցեմենտային պտուտակային ծայրի մեծացումը:
Հրապարակման ժամանակը. Օգոստոս-06-2024










